
의료기관이 환자에게 받은 부당금액을 환불 처리한 경우에도 이를 다시 건강보험에 청구하는 것으로 나타났다.
보건복지위원회 남윤인순의원(민주당)이 건강보험심사평가원으로부터 제출받은 자료에 따르면,‘진료비확인신청제도’에 따라 의료기관은 불법으로 본인부담을 과다 징수한 사실이 드러나도 전혀 손해가 없다고 지적했다.
‘진료비확인신청제도’는 환자가 의료기관에서 진료 후 진료비 확인을 요청하면 심평원에서 본인부담 적절성을 심사해서 환자가 부당하게 본인부담을 한 부분이 있으면 이를 다시 환불해 주는 제도이다.
부당하게 본인부담을 과다 징수한 의료기관들은 2012년 진료비확인신청으로 환불이 결정된 2,381건을 다시 건강보험에 청구해서 2억 9,260만원을 건강보험공단으로부터 지급받았다.
이 액수는 추가청구 자료에 진료비확인환불 건으로 코드가 표시된 것만 추출한 것으로 의료기관이 코드 표시를 하지 않은 경우는 확인할 수 없어 과소추계된 것이다.
결과적으로 환자에게 부당하게 본인부담을 지우고 건강보험에 허위청구를 한 의료기관은 아무 손해도 보지 않고 있다고 지적했다.
|
남윤인순 의원은 “의료기관들이 환자에게 부당한 본인부담을 청구해 일단 돈을 받은 뒤, 나중에 환자가 진료비확인신청을 하면 환불해 주고 이를 다시 건강보험에 청구해 받아간다”며 “의료기관들은 아무런 손해를 보지 않기 때문에 환자에 대한 부당한 본인부담 청구가 사라지지 않고 있다”고 지적했다.
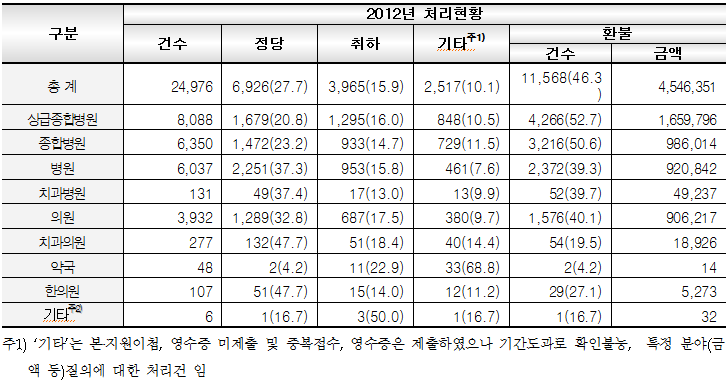
한편 2012년 진료비 확인 신청은 상급종합병원 8,088건 등 모두 24,976건이었으며, 이 중 11,568건 45억 5천만원의 환불이 결정됐다.
심평원 강윤구 원장은 “상습적으로 과다 청구하는 병원은 현지조사를 요구하고 있으나 개선이 잘 안되고 있다. 병원별 인식 개선이 필요하다”고 답했다.
이에 남윤 의원은 “인식 개선만으로는 고쳐지기 어렵다. 현지조사 비율을 더 늘려야 한다”며 “심평원의 직권심사 권한 도입을 검토해 볼 것”을 주문했다.
-
01 에피바이오텍, 동종 모유두세포 치료제 핵심... -
02 트럼프,의약품 관세 부과...한국산 의약품 1... -
03 큐라클, CU01 당뇨병성 신증 임상2b상 효능·... -
04 LG화학, 모치다제약 자궁내막증 치료제 ‘디... -
05 [2026 기대 신약 TOP 10] ② 비만 치료제 '올... -
06 [영상] KOREA PACK & ICPI WEEK 2026, 제조 ... -
07 깐깐해지는 의약품 제조 규제… 제약 제조 혁... -
08 [최기자의 약업위키] 자궁내막암 면역항암제... -
09 “바이오 창업 성공은 기술 보다 시장과 타이... -
10 미국, 파킨슨병 때문 연간 822억 달러 경제...











